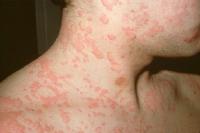
 蕁麻疹,俗稱"風疹塊""風疙瘩""風包"等,它即可是一個獨立的疾病,又可為許多疾病的症狀,其基本特徵為全身起紅色或蒼白色風團,發生消退都較快,消退後無任何痕跡,起疹時伴搔癢。
本病病因複雜,部分人不易查明。常見病因有:
①食物以魚、蝦、蟹、高蛋白食物﹝蛋、牛奶﹞、色素及防腐劑﹝如azo dyes, benzoates, salicylates﹞、核桃、巧克力、菇、筍等;其次某種香料調味品亦可引起。
②藥物,有許多可引起該病。青黴素、磺胺類、 痢特靈、血清疫苗等,常通過免疫機制引發蕁麻疹。而阿司匹林、嗎啡、阿托品、維生素B1等藥物為組胺釋放物,能直接使肥大細胞釋放組織胺引發蕁麻疹。
③感染:包括病毒(如上感病毒、肝炎病毒)、細菌(如金葡萄)、真菌和寄生蟲(如蛔蟲等)。
④動物及植物因素,如昆蟲叮咬或吸入花粉、羽毛、皮屑等。
⑤物理因素,如冷熱、日光、摩擦和壓力等都可引起。此外,胃腸疾病,代謝障礙,內分泌障礙和精神因素亦可引起。
病癥:
根據病程,蕁麻疹一般分為急性和慢性兩類。
①急性蕁麻疹:起病急,劇癢。隨後出現大小不等、形態各異的鮮紅色風團。風團可為圓形、橢圓、孤立、散在或融合成片。風團大時,可呈蒼白,表面毛孔顯著, 似桔皮樣。風團此伏彼起,病重者可有心慌、煩躁、噁心、嘔吐、甚至血壓降低等過敏性休克樣症狀。部分患者可出現腹痛、腹瀉、甚至窒息。
②慢性蕁麻疹 風團時多時少,此起彼伏,反復發生,病程持續4週以上。
此外,蕁麻疹還有一些特殊類型。
例如:
A)血管性水腫:可單獨發生,但更多的是伴隨急性蕁麻疹。皮損常發生於組織疏鬆的部位,如眼瞼、口唇、外生殖器等處,為突然發生的限局性腫脹,色正常或淡紅、表面光亮,自覺發緊發脹,不痛不癢。若發生於喉頭粘膜,可引起呼吸困難,甚至窒息死亡。
B)皮膚劃痕症:亦稱人工蕁麻疹。用手掐抓或用鈍器劃過皮膚後,沿劃痕發生條狀隆起,伴有搔癢,不久消退。可單獨發生或與蕁麻疹伴發。
C)冷性蕁麻疹:分兩種,一種為家族性,除皮損外,同時伴有發熱、發冷、頭痛、關節痛等症狀,發作時嗜中性白細胞增多。另一種為獲得性,重者除有風團腫塊外,還出現手麻、唇麻、心悸、氣緊、腹痛、腹瀉或暈厥。有時進冷食可引起口腔或喉頭水腫。
D)膽鹼性蕁麻疹:即小丘疹狀蕁麻疹,自覺劇癢。有時僅有劇癢而無皮疹。偶伴發乙醯膽鹼的全身反應,如流誕、頭痛、脈緩、瞳孔縮小等。
E)日光性蕁麻疹:發生於暴露日光下的部位,嚴重者有全身反應如畏寒、乏力、暈厥、痙攣性腹痛等。
F)壓迫性蕁麻診:皮膚受壓後約4至6小時,局部發生腫脹,持續8至12小時消退。常見於行走後的足底部和臀部受壓迫後的部位。
治療:
最可靠和有效的方法是去除過敏原。若病因不明時,可對症處理,以內用療法為主。
1.急性蕁麻疹病情重、皮疹廣泛者,應立即找醫生醫治。如有喉頭水腫、呼吸困難者,可引至生命危險。
2.慢性蕁麻疹一般以抗組胺藥物為主。一種抗組胺藥物無效時,可2-3種同時給藥。
3.護理及預防:避免搔抓,嚴禁接觸過敏原。蕁麻疹伴有高熱或腹瀉時,應警惕是否有嚴重感染或外科急腹症,此時應及早就醫,以免延誤病情。盡一切可能避免接觸過敏原。
|

